Även i gamla texter och illustrationer från antika Egypten, Grekland och Mesopotamien har man förstått att det kunde finnas förekomst av sjukdomar i hjärtat. I en gammal egyptisk relief ses en människa med en fågel i en bur lite till vänster om bröstets mitt – precis där hjärtat är i bröstet. Fågeln i buren ska illustrera den oregelbundna hjärtrytmen som kan observeras hos vissa.
Sir William Harvey
Den engelska läkaren och fysiologen, Sir William Harvey (1578–1657), var den första som mer vetenskapligt hanterade hjärtat och cirkulationen. I verket Exercitatio Anatomica de Motu Cordis et Sanguinis in Animalibus (latin för ”En anatomisk övning om hjärtats och blodets rörelse i levande varelser”) som är det mest kända verket av William Harvey, beskriver han – som det första (1628) – det nära sambandet mellan hjärtslag, puls och blodcirkulation.
Harvey konstaterade att ”det finns bara en orsak till pulsen i kroppen (som känns vid handleden eller i nacken (mitt tillägg)) och det är sammandragning av vänster kammare”. Och han konstaterade också att pulsen i lungkretsen (”den lilla kretsen”) beror på sammandragning av höger kammare. Dessutom observerade han på döende djur att den sista strukturen i hjärtat som slutade sammandragas var högra atrium – och till och med så exakt placerad att han kunde säga att det var området nära ursprunget av höger förmaks ”hjärtöra”! Och dessutom – innan hjärtat stod helt stilla – fanns det inga regelbundna, utan ganska snabba och oregelbundna sammandragningar.

Sir William Harvey påvisade detta:
- Hjärtat fungerar som en muskelpump som ansvarar för blodcirkulationen i kroppen (”den stora kretsen”) och genom lungorna (”den lilla kretsen”).
- Hjärtrytmen styrs från höger förmak (höger atrium), närmare bestämt från ett område kring ursprunget för det högra förmaks hjärtöra. Det är exakt den plats vi idag vet ”sinusnoden” – hjärtats ”relästation” – har.
- Hjärtrytmen kan – under vissa omständigheter – vara oregelbunden. Och eftersom oegentligheten fanns i höger förmak, var Harveys beskrivning den första ”korrekta” beskrivningen av förmaksflimmer eller ”förmaksflimmer”.
Kunskap och kännedom spridde sig under renässansen mycket långsammare än idag. Det skulle därför ta lite mer än 200 år (!) innan Harveys sinnrika observationer togs upp och vidareutvecklades. Under den mellanliggande perioden var den rådande uppfattningen ”på berget” att hjärtat och artärerna levde vart sitt liv. Bland annat på grund av observationer om att hjärtslagen och de pulsslag som känns inte alltid följde varandra.
Jean-Baptiste de Senac
Den franske läkaren Jean-Baptiste de Senac (1693–1770) bekräftade Harveys observationer av förmaksflimmer i det döende hjärtat. Och också att de normala hjärtslag – ”sinusslagen” härstammar från området högt i högra förmaket, där vi – idag – vet att ”sinusknutan” är belägen. de Senac observerade att belastning på hjärtat kan ha en effekt på hjärtkontraktionen. Detta baserades på observationer av patienter med ”febris rheumatica” (på svenska: ”reumatisk feber”) – det var en sjukdom som ofta sågs tidigare, där en följd av vanlig halsfluss med streptokockbakterier kunde vara ett inflammatoriskt tillstånd i hjärtklaffarna.


Dr. Thomas Lewis
År 1909 beskriver den engelska läkaren och forskaren, Dr. Thomas Lewis, ”auricular fibrillation” (ett annat ord för förmaksflimmer som fortfarande finns i franskt medicinskt språkbruk som ”fibrillation auriculaire”) i en kort artikel: ”Auricular Fibrillation: A Common Clinical Condition” i ”The British Medical Journal”.

Thomas Lewis beskrev förmaksflimmer som en mycket frekvent följeslagare till försnävrad mitralisklaff – återigen med bakgrund i ovan nämnda, vid den tiden, vanliga sjukdomen ”reumatisk feber”. Han beskrev EKG -mässiga kännetecken: den helt oregelbundna och snabba elektriska urladdningen från hjärtats förmak och den varierande ledningen av dessa impulser till hjärtats ventriklar, med den därav varierande pulsfrekvensen. Men inte bara variationen i pulsfrekvensen kan förklaras av den elektriska ”flimmer” i förmaken.
Oregelbundna puls
Även skillnaden i pulsstyrka kan förklaras av den oregelbundna pulsen. När det bara var kort mellan hjärtslagen var pulsen svag och när det var längre mellan hjärtslagen blev pulsslagen också starkare. Han förstod att detta återspeglade den tid det tog hjärtat att fylla sig själv. Om det bara var kort mellan hjärtslagen, fylldes vänster kammare bara delvis innan det drog ihop sig och gav upphov till en svag pulsvåg av blod in i kroppen. Om det fanns mer tid för fyllning av vänster kammare orsakade det också att blod skickades ut i kroppen med en starkare pulsvåg.
Skillnaden mellan hjärtrytmen och pulsen, som tidigare beskrivits och förståtts som om hjärtat och artärerna levde ”var sitt liv”, förstod Lewis alltså bara återspeglade olika kraft i pulsvågen under förmaksflimmer, beroende på hur fylld vänster kammare hinner bli mellan var och en av de oregelbundna hjärtslagen. Lewis var också den första som förstod varför digoxin – extraherat från digitalisväxten – har en saktande effekt på pulsen när du har förmaksflimmer. Nämligen genom att bromsa impulslinjen genom ”AV -knutan” – relästationen mellan förmaken och hjärtkamrarna. Intressant är att de första typerna av medicin som har beskrivits med effekt mot förmaksflimmer är ”naturmedicin” – nämligen kinin (extraherad från kinabark) och digitalis (extraherad från växten ”digitalis” av fingerborgssläktet).

Hans observationer var dels baserat på samtida mätningar av pulskurvor och observationer av hjärtats sammandragningar, dels på ”EKG-registreringar” av hjärtats elektriska aktivitet.
EKG-registreringar
EKG-registreringar hade strax innan blivit möjliga på grund av utrustning som den nederländska läkare och forskare Willem Eindthoven utvecklade i åren 1901–1903.

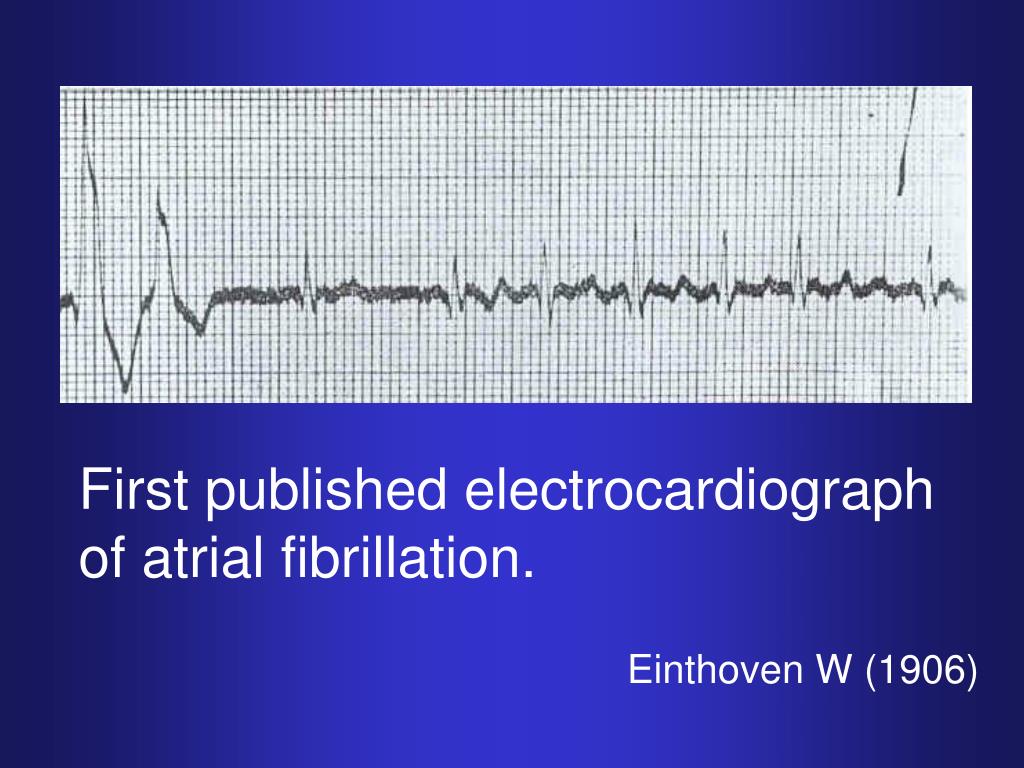
Thomas Lewis gjorde också en annan observation som länge efter fick betydelse för behandling av förmaksflimmer. Han visade att han kunde framprovocera förmaksflimmer i djurhjärtan genom att droppa en specifik kemisk substans på vänster förmaks ”hjärtöra”. OM han sen delade hjärtörat i mindre och mindre biter nådde han en punkt där det inte längre var möjligt att framprovocera flimmer. Han påvisade alltså att det behövs en viss mängd av sammanhängande hjärtmuskelvävnad för att man kan få det till att flimra.
GR Moes hypotes
Denna kunskap tillsammans med den engelska forskare George Ralph Mines’ upptäckt (1909) att de elektriska impulser i hjärtat kan bilda ”karuseller” fick den amerikanska fysiolog GR Moe att förmulera en hypotes om att förmaksflimmer är betingad av att det etableras ett antal (mer än en) karusselvågor i förmaken som kan växla i antal och även anatomisk lokalisation över tid.
Sinusrytme
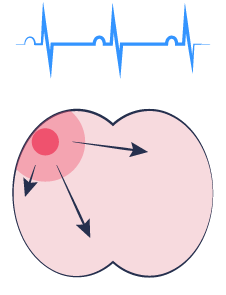
koordineret aktivitet over atria
Sinusrytme
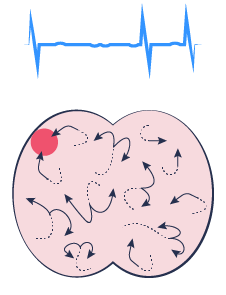
Migrating waves of re-entrant activation
Detta förklarar den kaotiska elektriska aktivitet från förmaken som kan ses på EKG-registreringar under förmaksflimmer. Det förklarar också den iakttagelse att igångsättning av förmaksflimmer alltid föregås av ett eller fler ”extraslag” (”extrasystoler”) som man vet just kan starta ”karusselstörningar” i hjärtrytmen.
James Cox
Den amerikanska hjärtkirurg, James Cox, intresserade sig också för förmaksflimmer – en hjärtrytmstörning som oftast ses i förloppet efter hjärtkirurgiska ingrepp. Han gjorde sig den ansträngning att titta noggrant i den vetenskapliga litteraturen – också långt tillbaka i tiden. En noggrannhet som man tyvärr ofta negligerar sig mot i modern medicinsk vetenskap. Han inspirerades av den vetenskap man hade om ”karusellstörningar” tillsammans med Lewis’ fynd att det nödvändigtvis måste vara en viss kritisk sammanhängande massa av hjärtmuskelvävnad för att flimmer kan uppstå och upprätthållas till att utveckla en hjärtkirurgisk teknik till att behandla förmaksflimmer.
Operationen består i att göra kirurgiska snitt i höger och vänster förmak och därefter sy ihop dem igen. Detta separerar mindre områden av förmaksmuskeln från ärrvävnad (= hinder för elektrisk impulsledning). Samtidigt skulle de kirurgiska snitten ansluta strukturer i hjärtat som också utgör hinder för elektrisk impulsledning. Detta för att undvika möjligheten att senare ”karusellrytmstörningar” bildas runt linjerna i ärrvävnaden. Och slutligen skulle det fortfarande finnas en elektrisk förbindelse mellan strukturen i höger förmak som utlöser vårt hjärtslag (”sinusknutan”) och den struktur genom vilken impulserna leds från förmaken till hjärtkamrarna (”AV-knutan”). Impulserna skulle således ledas genom en labyrint av mindre bitar av hjärtmuskel från ”sinusknutan” till ”AV-knutan”. Labyrint kallas ”Maze” på engelska, och därför har operationen därefter kallats Cox’Maze -operation.
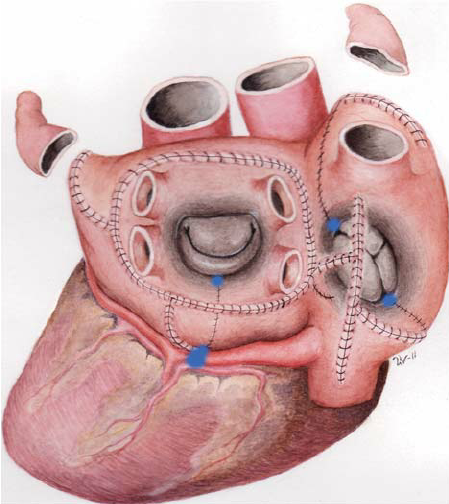
Operationen förfinades över flera steg tills den slutliga versionen hittades – Cox Maze III-operation. Sedan dess har operationen vidareutvecklats med användning av kall ablation (”cryoablation”) som ett alternativ till att skära igenom musklerna med en skalpell. Det kallas då Cox Maze IV-operation.
Utveckling av läkemedel och behandlingar
Kunskapen om ”karusellstörningar” och kunskap om hur de elektriska impulserna i hjärtmuskelcellerna initieras och avslutas har också varit grunden för utvecklingen av de läkemedel som används för att behandla förmaksflimmer. Dessa ämnen används för den så kallade ”rytmkontrollen” – behandlingsstrategin som syftar till att förhindra förmaksflimmer från att inträffa – och för att stoppa förmaksflimmer om den ändå skulle börja. De flesta av dessa utvecklades på 1960- och 1980-talen (till exempel amiodaron / Cordarone 1961; flecainide / Tambocor 1985; sotalol / Sotacor 1964/1974). Det senaste preparatet är Multaq / dronedaron, som kom på marknaden 2009.
Kunskap om att impulsledningen genom AV-knutan kan medicinskt hämmas har lett till användningen av ”betablockerare” (till exempel metoprolol, atenolol, bisoprolol), ”kalciumblockerare” (till exempel verapamil, vormoc) och ”digoxin”, som alla – bland annat – har denna effekt.
Det var också kunskap om impulsledningen genom AV-knutan som ledde till de första behandlingarna med ablation. Här var målet att förstöra AV-knutan – eller dess förlängning, ”hiska bunten” så att impulser inte längre kan ledas från förmaken till hjärtats ventriklar. De första His-bundle-ablationerna utfördes med kraftfulla elektriska stötar i hjärtat, riktade mot området där His-bunten löper. Det kallades ”Fulguration” och beskrevs först av de amerikanska kardiologerna Scheinman och Gallagher 1982 respektive 1983. Från kring 1990 började man använda den mer skonsamma ”radiofrekvensablation” där man sänder en sort mikrovågar in i vävnaden och därmed värms muskelvävnaden upp tillräckligt för att förstöras lokalt. Radiofrekvensablation fortsätter att användas i stor utsträckning och har visat sig vara både effektiv, kontrollerbar och skonsam.
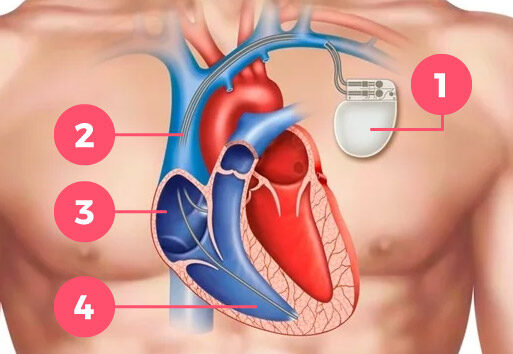
- Pacemakerledning
- Höger atrium
- Höger ventrikel
- Pacemaker
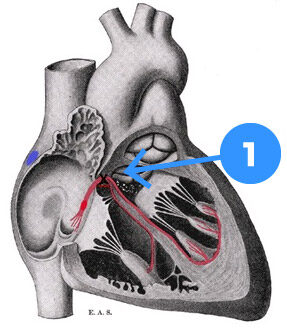
- Hiska bunten
Det är klart att om man avbryter impulsledningen från förmaken till hjärtkammaren finns inte längre något som styr hjärtrytmen – och därmed pulsen. Det är därför nödvändigt att inoperera en pacemaker som ska se till att det finns tillräckligt antal impulser till hjärtat i vila såväl som under aktivitet.
Ny dokumentation från Haïssaguerra
I mitten av 1990-talet dokumenterade en grupp hjärtläkare från Bordeaux, med professor Michel Haïssaguerra i spetsen, att de extrasystoler som behövs för att initiera episoder av förmaksflimmer till största delen har sitt ursprung nära där blodkärlen från lungorna (= lungvener) återgår till vänster förmak med syresatt blod till kroppen. Varför dessa områden är särskilt benägna att göra extra slag, har vi förmodligen ingen riktigt bra förklaring till.
Kanske är dessa områden särskilt utsatta för drag- och tryckpåverkan när hjärtat belastas. Denna drag- och tryckpåverkan får då hjärtmuskelcellerna i precis dessa områden till att avfyra elektriska impulser (”extrasystoler”).
Haïssaguerra och hans kollegor visade också att man kan utföra en elektrisk isolering av dessa områden med radiofrekvensablation genom små instrument (kallas ”kateter”) som kan föras in i hjärtat genom blodkärlen. Denna kunskap utgör bakgrunden för hur vi utför ablation för förmaksflimmer i dag.
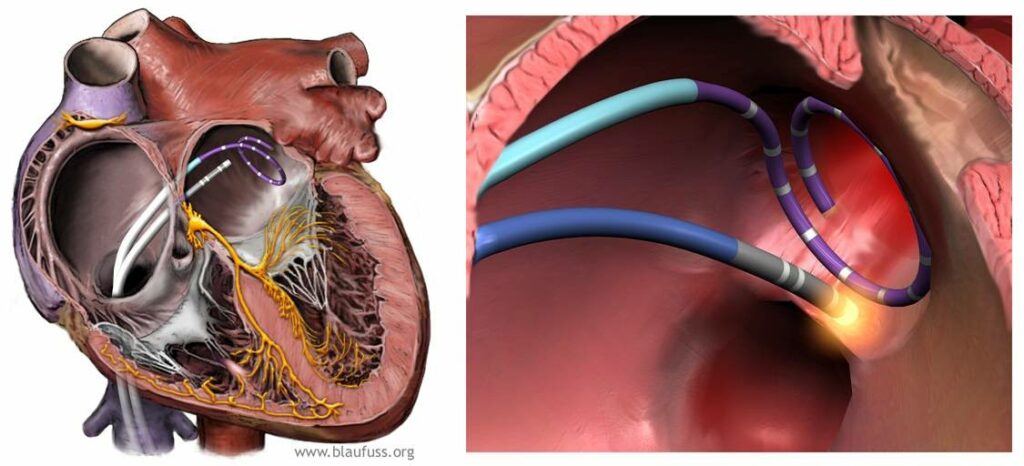
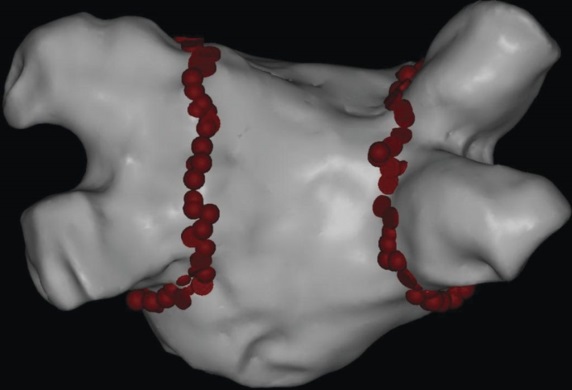
Ablationsbehandling har spridd sig över hela världen så det totala antalet ablationer för förmaksflimmer varje år utgör flera hundrade tusen. Både vår ökade förståelse för hur man effektivt utför ablationsbehandling och den tekniska utvecklingen under de senaste 20 åren har gjort att vi idag kan ta bort förmaksflimmer hos upp till 90 % av dem som har förmaksflimmer som ett periodiskt problem – det som kallas paroxystisk eller episodvis förmaksflimmer.
Framtidens forskning
Dr. Moes teori om flera/många karusellstörningar kan nog inte till 100 % förklara förekomsten av förmaksflimmer. Och extrasystoler från områden kring lungvenorna kan nog inte heller förklara 100 % av alla episoder av förmaksflimmer. Det pågår därför fortfarande ivrigt forskningsarbete för att ge oss ännu mer kunskap om varför förmaksflimmer uppstår och hur det bäst kan behandlas. Speciellt kommer det att vara fördelaktigt att få bättre kunskap om hur vi bäst behandlar patienter med konstant förmaksflimmer där resultaten av ablationsbehandling i dag är sämre än hos patienter med periodisk förmaksflimmer.