Helt tilbage i tekster og illustrationer fra det antikke Egypten, Grækenland og Mesopotamien har man haft forståelse for, at der har kunnet optræde sygdom i hjertet. På et gammelt egyptisk relief ses et menneske med en fugl i bur lidt til venstre for midten af brystkassen. Præcist, hvor hjertet sidder i brystet. Fuglen i buret skal formodentlig illustrere den uregelmæssige hjerterytme, som man kunne observere hos nogle. Her får du et historisk perspektiv på atrieflimren.

Sir William Harvey
Den engelske læge og fysiolog, Sir William Harvey (1578-1657), var den første, der beskæftigede sig mere videnskabeligt med hjertet og kredsløbet. I værket Exercitatio Anatomica de Motu Cordis et Sanguinis in Animalibus (Latin for “En anatomisk øvelse over hjertets og blodets bevægelse i levende væsener”), som er det bedst kendte arbejde af William Harvey, beskriver han – som den første (i 1628) – den tætte sammenhæng mellem hjerteslag, puls og blodcirkulationen.
Harvey slog fast, at ”der er kun en årsag til pulsslagene ude i kroppen (som man mærker ved håndleddet eller på halsen (min tilføjelse)) og det er sammentrækningen af det venstre hjertekammer”. Og han slog også fast, at pulsen i lungekredsløbet (”det lille kredsløb”) skyldes sammentrækning af det højre hjertekammer. Herudover observerede han, på døende dyr, at den sidste struktur i hjertet, der ophørte med at trække sig sammen, var det højre forkammer. Faktisk var det så præcist lokaliseret, at han kunne sige, at det var området tæt på udspringet af det højre forkammers ”hjerteøre”. Og, ydermere, at der – inden hjertet stod helt stille – ikke var tale om regelmæssige, men derimod hurtige og uregelmæssige sammentrækninger.
Sir William Harvey påviste således:
- Hjertet fungerer som en muskelpumpe, der er ansvarlig for blodcirkulationen i kroppen (“det store kredsløb”) og igennem lungerne (“det lille kredsløb”).
- Hjerterytmen styres fra det højre forkammer (højre ”atrium”), nærmere bestemt fra et område omkring udspringet af det højre forkammers hjerteøre. Det er præcist den lokalisation, vi i dag véd at ”sinusknuden” – hjertets ”relæ-station” – har.
- Hjerterytmen kan – under visse omstændigheder – være uregelmæssig. Og da uregelmæssigheden var i højre forkammer, var Harveys beskrivelse den første ”rigtige” beskrivelse af forkammerflimren eller ”atrieflimren”.
Kundskab og viden bredte sig i renæssancen en hel del langsommere end i dag. Der skulle derfor gå små 200 år (!) inden Harveys geniale observationer blev taget op og videreudviklet. I den mellemliggende periode var den gængse opfattelse ”på bjerget”, at hjertet og pulsårerne levede hvert deres liv. Blandt andet på grund af observationer af, at hjerteslagene og de følte pulsslag ikke altid fulgtes ad.
Jean-Baptiste de Senac
Den franske læge, Jean-Baptiste de Senac (1693-1770) bekræftede Harveys observationer af atrieflimren i det døende hjerte. Og også at de normale hjerteslag, ”sinusslagene”, udsprang fra området højt i det højre forkammer. I dag ved vi, at det er her ”sinusknuden” ligger. De Senac observerede, at belastning af hjertet kunne have betydning for hjertets sammentrækning. Dette var på baggrund af observationer på patienter med ”febris rheumatica” (på dansk: ”gigtfeber”). En sygdom, man hyppigt så tidligere, hvor en følgetilstand til almindelige halsbetændelser med streptokokbakterier kunne være en betændelsestilstand i hjerteklapperne.



Dr. Thomas Lewis
I 1909 beskrev den engelske læge og forsker, Dr. Thomas Lewis, ”auricular fibrillation” (et andet ord for atrieflimren, som stadig findes i fransk medicinsk sprogbrug som ”fibrillation auriculaire”) i en kort artikel: ”Auricular Fibrillation: A Common Clinical Condition” i ”The British Medical Journal”.
Thomas Lewis beskrev atrieflimren som en meget hyppig ledsager til forsnævret mitralklap. Igen med baggrund i ovennævnte, på daværende tidspunkt, almindelige sygdom ”gigtfeber”. Han beskrev de EKG-mæssige karakteristika: den fuldstændigt uregelmæssige og hurtige elektriske udladning fra hjertets forkamre og den varierende overledning af disse impulser til hjertekamrene, med den deraf følgende varierende pulshastighed. Men ikke bare variationen i pulshastighed kunne forklares ved den elektriske ”flimren” i forkamrene.
Også forskellen i pulsstyrke kunne forklares ved den uregelmæssige puls. Når der kun var kort mellem hjerteslagene, var pulsstyrken svag. Når der var længere mellem hjerteslagene, blev pulsslagene også stærkere. Han forstod, at dette afspejlede den tid, hjertet havde til at fylde sig. Var der kun kort mellem hjerteslagene, fyldtes det venstre hjertekammer kun delvist inden det trak sig sammen og gav anledning til en svag pulsbølge af blod ud i kroppen. Var der mere tid til fyldningen af venstre hjertekammer afstedkom det så også, at der blev sendt blod ud i kroppen med en stærkere pulsbølge.
Den forskel mellem hjertets rytme og pulsen, som tidligere var blevet beskrevet og forstået som om, at hjertet og pulsårerne levede ”hvert deres liv”, forstod Lewis altså i virkeligheden bare afspejlede forskellig kraft i pulsbølgen under atrieflimren, afhængigt af hvor fyldt venstre hjertekammer når at blive mellem hvert af de uregelmæssige hjerteslag.
Naturmedicin
Lewis var også den første til at forstå, hvorfor digoxin, udvundet af digitalisplanten, virker bremsende på pulsen ved atrieflimren. Nemlig ved at bremse impulsledningen igennem ”AV-knuden” – relæstationen mellem forkamrene og hjertekamrene. Interessant, at de første typer af medicin, som er beskrevet med effekt mod atrieflimren er naturmedicin. Det gælder henholdsvis kinin (udvundet af kinabark) og digitalis (udvundet af planten ”digitalis” af fingerbølslægten).

Hans observationer var baseret dels på samtidige målinger af pulskurver og observationer af hjertets sammentrækninger og dels på EKG-optagelser af hjertets elektriske aktivitet. EKG-optagelser var kort forinden blevet mulige på baggrund af udstyr, som den hollandske læge og forsker Willem Eindthoven udviklede i årene 1901-1903.

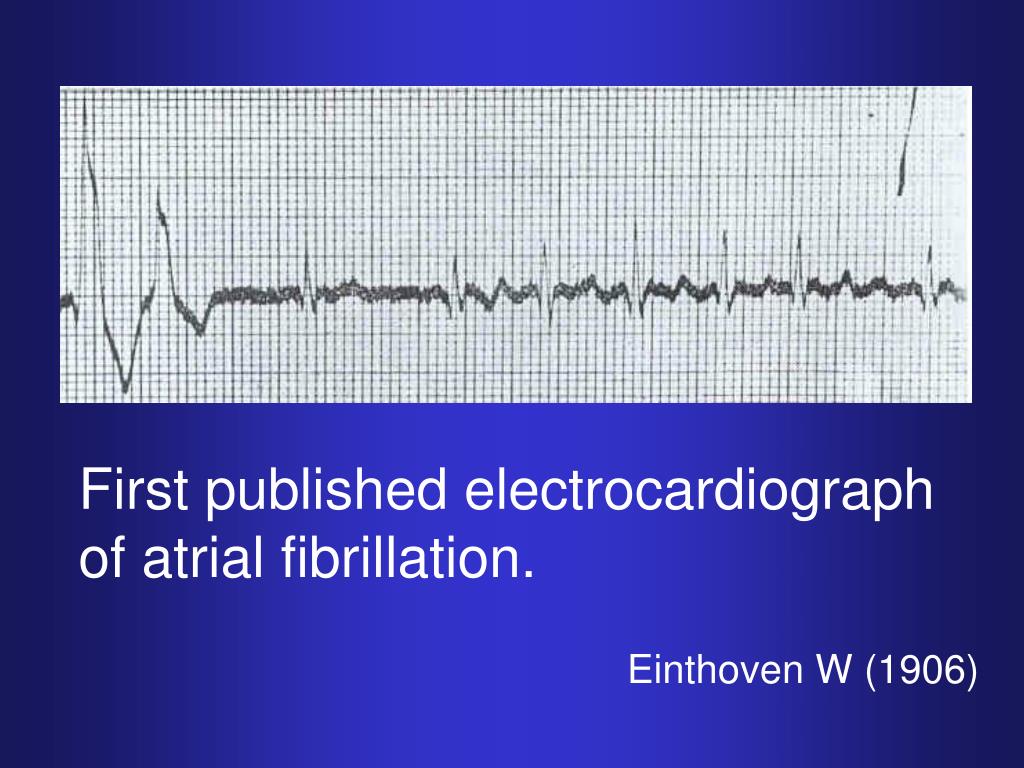
Thomas Lewis gjorde også en anden observation, som langt senere fik betydning for behandling af atrieflimren. Han viste, at han kunne fremprovokere atrieflimren i dyrehjerter ved at dryppe en bestemt kemisk substans på venstre forkammers ”hjerteøre”. Hvis han så delte hjerteøret i mindre og mindre stykker, nåede han et punkt, hvor det ikke længere kunne lade sig gøre at fremprovokere flimren. Han påviste altså, at der skal en vis mængde af sammenhængende hjertemuskelvæv til, for at man kan få det til at flimre.
Moes hypotese
Denne viden, sammen med den engelske forsker George Ralph Mines’ opdagelse (1909) af, at de elektriske impulser i hjertet kan danne ”karruseller”, bragte den amerikanske fysiolog G.K. Moe til at formulere en hypotese om at atrieflimren er betinget af, at der etableres et antal (mere end én) karruselbølger i atrierne, der kan skifte i antal såvel som anatomisk lokalisation over tid.
Sinusrytme
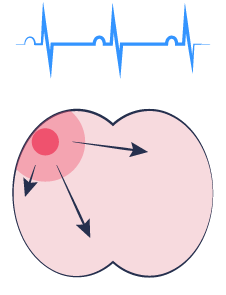
Coordinated activity over atria
Atrieflimren
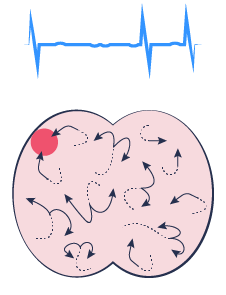
Migrating waves of re-entrant activation
Dette forklarer den kaotiske elektriske aktivitet fra forkamrene, der kan iagttages på EKG-optagelse under atrieflimren. Og det forklarer også den iagttagelse, at igangsætning af atrieflimren altid forudgås af ét eller flere ”ekstraslag” (”ekstrasystoler”), som man véd, netop kan starte ”karruselforstyrrelser” i hjerterytmen.
James Cox
Den amerikanske hjertekirurg, James Cox, interesserede sig også for atrieflimren – en hjerterytmeforstyrrelse, som oftest ses i efterforløbet af hjertekirurgiske indgreb. Han gjorde sig den ulempe at kigge grundigt i den videnskabelige litteratur – også langt tilbage i tiden. En grundighed, som man desværre ofte forsømmer sig i mod i moderne lægevidenskab. Han lod sig inspirere af den viden man havde om ”karruselforstyrrelser” sammen med Lewis’ fund af, at der nødvendigvis skal være en vis kritisk sammenhængende masse af hjertemuskelvæv for at flimren kan opstå og vedligeholdes, til at udvikle en hjertekirurgisk teknik til behandling af atrieflimren.
Operationen består i at lave kirurgiske snit i højre og venstre forkammer og efterfølgende sy dem sammen igen. Herved adskilles mindre områder af forkammermuskulaturen af arvæv (=barrierer for elektrisk impulsledning). Samtidig skulle de kirurgiske snit forbinde strukturer i hjertet, som også udgør barrierer for elektrisk impulsledning. Dette for at undgå, at der sidenhen skulle dannes mulighed for ”karruselrytmeforstyrrelser” rundt om linierne af arvæv. Og endelig skulle der fortsat være elektrisk forbindelse mellem den struktur i højre forkammer, der sætter vores hjerteslag i gang (”sinusknuden”) og den struktur, hvorigennem impulserne ledes fra forkamrene til hjertekamrene (”AV-knuden”). Impulserne skulle altså ledes igennem en labyrint af mindre stykker hjertemuskel fra ”sinusknuden” til ”AV-knuden”. Labyrint hedder ”Maze” på engelsk, og derfor er operationen efterfølgende blevet kald for Cox’ Maze-operation.
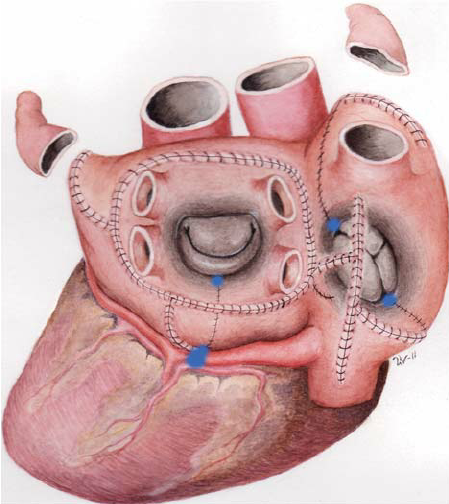
Operationen blev raffineret over flere trin, indtil den endelige version blev fundet – Cox’ Maze III operation. Sidenhen er operationen yderligere blevet udviklet med anvendelse af kuldeablation (”cryoablation”) som alternativ til at skære igennem muskulaturen med en skalpel. Den kaldes så Cox’ Maze IV operation. Se mit indlæg om Maze operationer her.
Udvikling af lægemidler og behandlinger
Den opnåede viden om ”karruselforstyrrelser” og viden om, hvordan de elektriske impulser i hjertemuskelcellerne initieres og afsluttes, har også ligget til grund for udvikling af de lægemidler, der anvendes til behandling atrieflimren. Disse stoffer anvendes til den såkaldte ”rytmekontrol” – den behandlingsstrategi, der har som formål at forhindre atrieflimren i at opstå – og at stoppe atrieflimren, hvis den alligevel skulle sætte i gang. De fleste af disse er udviklet i 1960-1980’erne (for eksempel amiodaron/Cordarone 1961; flecainid/Tambocor 1985; sotalol/Sotacor 1964/1974). Det seneste præparat er Multaq/dronedaron, som kom på markedet i 2009.
Viden om at impulsledningen igennem AV-knuden kan hæmmes medicinsk har ført til anvendelse af ”betablokkere” (fx metoprolol, atenolol, bisoprolol), ”calciumblokkere” (fx verapamil, veraloc) og ”digoxin”, som alle – blandt andet – har denne effekt.
De første behandlinger med ablation
Det var også viden om impulsledningen gennem AV-knuden, der ledte til de første behandlinger med ablation. Her tilstræbte man at ødelægge AV-knuden – eller dens forlængelse, det ”His’ske bundt”, så der ikke længere kan ledes impulser fra forkamrene til hjertekamrene. De første His-bundt ablationer blev foretaget med kraftige elektriske stød i hjertet. Støddene var rettet ind imod området, hvor det His’ske bundt løber. Det kaldtes for ”Fulguration” og blev første gang beskrevet af de amerikanske hjertelæger Scheinman og Gallagher i 1982 og 1983. Fra omkring 1990 startede man med at anvende den meget mere skånsomme ”radiofrekvensablation”. Her sendes en slags mikrobølger ned i vævet og muskelvævet varmes derved tilstrækkeligt op til at det ødelægges lokalt. Radiofrekvensablation anvendes fortsat i udstrakt grad, og har bevist at være både effektiv, styrbar og skånsom.
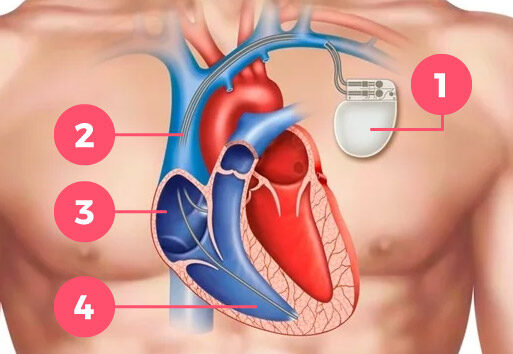
- Pacemaker
- Pacemaker-ledninger
- Højre atrium
- Højre ventrikel
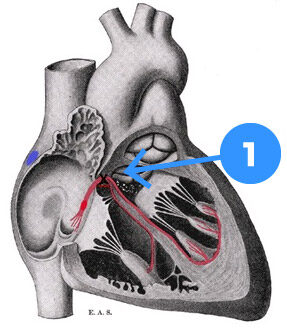
His’ske bundt
Det er klart, at hvis man afbryder impulsledningen fra forkamrene til hjertekamrene, er der ikke længere noget, der styrer hjerterytmen eller pulsen. Det er derfor nødvendigt at indoperere en pacemaker, som skal sørge for de tilstrækkelige antal impulser til hjertet. Såvel i hvile som under aktivitet.
Ny dokumentation fra Haïssaguerre
I midten af 1990’erne dokumenterede en gruppe hjertelæger fra Bordeaux, ledet af professor Michel Haïssaguerre, at de ekstrasystoler, der skal til for at starte episoder med atrieflimren, for langt størstedelens vedkommende, har deres oprindelse tæt på, hvor blodkarrene fra lungerne (=lungevenerne) kommer tilbage til det venstre forkammer med iltet blod til kroppen. Hvorfor disse områder i særlig grad er disponerede til at lave ekstraslag, har vi ikke nogen god forklaring på.
Måske er disse områder særligt udsatte for træk- og trykpåvirkninger når hjertet belastes. Og denne træk- og trykpåvirkning får så hjertemuskelcellerne i præcist disse områder til at fyre elektriske impulser af (”ekstrasystoler”).
Haïssaguerre og hans kolleger viste også, at man kan foretage en elektrisk isolering af disse områder med radiofrekvensablation igennem små instrumenter (kaldes ”katetre”), der kan føres ind i hjertet igennem blodkarrene. Denne viden er kommet til at danne baggrund for den måde, vi udfører ablation for atrieflimren i dag.
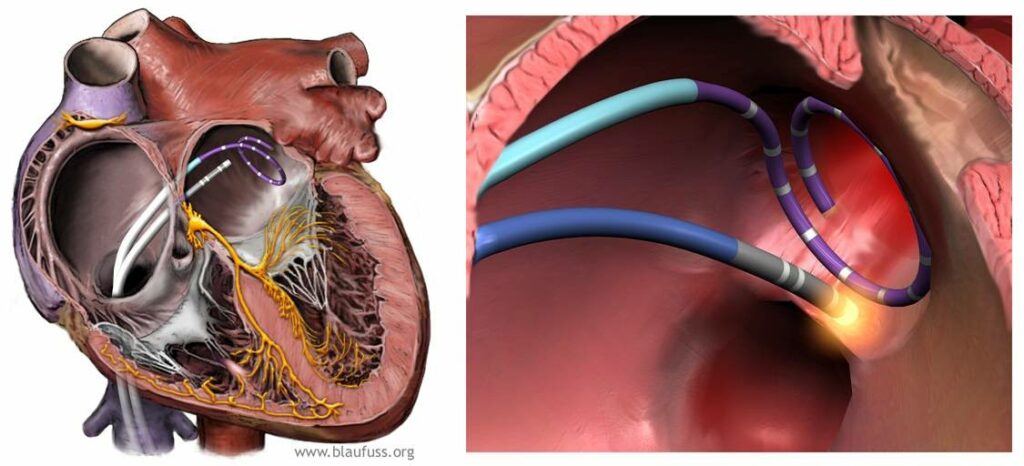
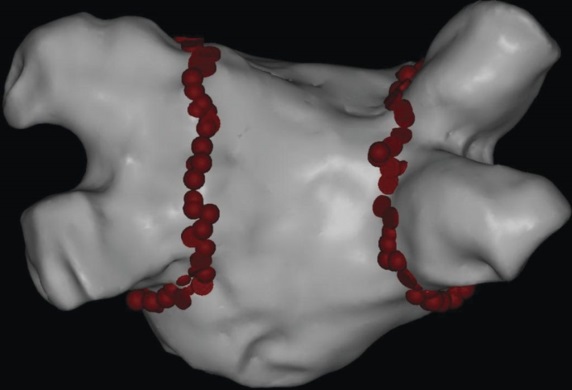
Ablationsbehandling har bredt sig over hele verden, så det totale antal ablationer for atrieflimren per år udgør flere hundrede tusinde. Både vores øgede forståelse for, hvordan man mest effektivt udfører ablationsbehandlingen og den teknologiske udvikling over de sidste 20 år har betydet, at vi i dag kan fjerne atrieflimren hos op i mod 90% af de, der har atrieflimren som et periodisk problem – det der kaldes for paroxystisk eller anfaldsvis atrieflimren.
Fremtidens forskning
Dr. Moe’s teori om flere/mange karruselforstyrrelser kan nok ikke 100% forklare forekomsten af atrieflimren. Og ekstrasystoler fra områderne omkring lungevenerne kan nok heller ikke 100% forklare alle episoder af atrieflimren. Der er derfor fortsat et ivrigt forskningsarbejde i gang. Netop for at give os endnu mere viden om, hvorfor atrieflimren opstår og hvordan det bedst muligt kan behandles. Og specielt vil det være gavnligt at få bedre viden om, hvordan vi bedst behandler patienter med konstant atrieflimren. Hvor resultaterne af ablationsbehandling i dag er ringere end hos patienter med periodisk atrieflimren.
Tak – interessant
Tak – interessant